第36回 「緊急援助における公衆衛生の役割」
國井 修さん
国連児童基金(UNICEF)保健戦略上級アドバイザー
2007年4月13日開催
於:ニューヨーク日本政府国連代表部会議室
国連邦人職員会/国連日本政府代表部/国連フォーラム共催 合同勉強会

本日は、私が学生時代から関わり、自分にとってのライフワークでもある緊急援助について、現場での経験を中心に、その現状と問題点をお話ししたい。まずは、最低限、整理しておかないといけない定義や概念、メカニズムがあるので、それを説明した後に、様々な事例をスライドでご紹介する。
■1■ 災害(Disaster)とは
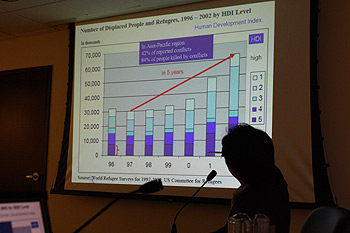
災害は近年増加傾向にある。自然災害の頻度と被災者数は、1980年に比べ2000年には2倍以上に増え、紛争(Conflict)による国内被災民(IDPs)や難民の数も1997年に比べて5年間で2倍以上に増加している。特に、後者は人間開発指数(Human Development Index:HDI)の低い国々で発生している。
「災害(Disaster)」の定義として重要なのは、発生した現象・事象そのものより、それによって与えられたインパクト、特に、人間およびその活動にどれほどの被害を与えたかである。自然現象や人為的事象で発生した異常事態が、人間の生命や生活、活動に多大な影響を及ぼした時にはじめて災害と呼ばれ、逆に人間に関わる損失・損傷がなければ災害とは呼ばれない。これには、人間の生命、身体的(外傷や感染症など)、精神的(ストレス障害など)、そして、社会的・経済的な損失・損傷(ライフライン・社会インフラなど)が含まれる。
例えば、全く人のいない島で火山の大噴火が起こっても災害と呼ばないが、ピナツボ火山噴火のように人々が多く居住する地域で発生し、土石流や火山灰により人間生活に影響を及ぼすことで災害となる。
同じ原因で一度に10人以上の死傷者が発生した場合に(集団)災害と呼ぶような定義があるが、その数は定義する機関により異なる。日本の消防庁では、一度に15名以上の傷病者が発生した場合を集団災害とみなしており、この定義では、同じ交通事故でも3人の死傷者であれば集団災害ではなく、首都高速で何台もの車両が玉突きとなり15人死傷した場合は集団災害と呼ぶ。
■2■ 緊急事態(Emergency)とは
「緊急事態(Emergency)」という用語は「災害」と同義に使用されることが多いが、厳密には、「災害」が被災(Impact)を中心に捉えているのに対し、「緊急事態」は対応(Response)を重視しているという意味で使い分けるべきである。何らかの災害が起こったときに、緊急かつ大々的な対応(Response)が必要になる。その対応能力(Response Capacity)がその地域(Local)に十分に備わっていない時、つまり、現場の対応能力がそのニーズに応えられない場合、緊急事態としてより大きな対応・支援が必要になってくる。一般に、災害が起こった国にその対応能力が十分にない場合、緊急事態として国際的な支援が求められる。
古典的な災害の分類には、自然の現象などによってもたらされる「自然災害」と人為的な原因によって起こる「人為災害」の二つがあるが、現在は自然災害といっても、人間の営みや活動がその誘因になっていたり、そのために被害が大きくなったりしていることも多く、自然災害と人為災害の混合型が多くなってきている。
また、近年、人為災害の代表でもある紛争でも、Complex Humanitarian Emergencies(CHE)という新しい概念がでてきている。以前は軍人対軍人の戦いであった戦争が、現在では、赤十字の旗めがけて砲弾が打ちこまれ、市民が標的になり、支援団体をも巻き込むような無秩序な状況となり、援助自体が困難な緊急事態となっている。さらに、テロリズムは近年頻発する災害、そして緊急事態となり、特にNBC(核・生物・化学兵器)のように、その対応には非常に専門的な対応が必要となった。技術災害(Technological disaster)と呼ばれるものには、航空機や大型船舶の事故、チェルノブイリ原発事故などが含まれ、近年では環境災害(Environmental disaster)と呼ばれるものも発生してきている。SARSや鳥インフルエンザなどの未知の感染症の流行(新興感染症:Emerging Disease)も、緊急事態として対応が迫られるようになってきた。
災害分類は、発生(Onset)や持続時間(Duration)という観点からもなされる。例えば、同じ水害でも鉄砲水は突然発生して被害を招くが、1週間以上にわたりゆっくりじわじわ水位が上がる洪水(Flood)もある。また、災害の持続時間(Duration)については、例えば20秒間で多大な被害を残す地震や数十分で数百人の命を奪う竜巻(Tornado)などがある一方で、チェルノブイリ事故のように発生してから事故の収拾に時間を要し、その影響が20年以上経った今でも残るという長いものもある。
災害および緊急事態の発生とその対応に関する様々な要因を整理する。災害および緊急事態が起こる前に、まずは何らかの危険因子(Hazard)がある。例えば地震、火山、熱帯性低気圧などは予めその危険因子が存在する場所、全くない場所などがある。また、時にその危険要因を災害に発展させるような促進因子(Facilitating Factor)もある。環境破壊や地球温暖化などが旱魃、洪水などの災害の発生頻度を増加させている地域もある。これらのHazardが現実に発生した時、人間に対する被害(Impact)はその地域・社会の脆弱性(Vulnerability)によって差異がある。この脆弱性には、地盤や地勢、人口密度、子供・高齢者や貧困層の割合、家屋・ビルの強度など、人口・地勢・社会・経済など様々な要因が含まれ、同じHazardでも脆弱性が異なれば被害の大きさも異なってくる。これらの被害を軽減、また最小限に抑えるための対応が必要だが、その対応能力のなさ(Inability)によって、さらに被害が拡大することもある。
したがって、こういった災害や緊急事態のリスク評価(Risk Assessment)やリスク管理(Risk Management)を行う場合、HazardとVulnerability、そしてInabilityの3つを考慮に入れなければならない。
■3■ 公衆衛生(Public Health)とは
公衆衛生に近似あるいは対峙する分野として臨床医学(Clinical health)があるが、これは個人が病気になった時の治療を重視する。一方、公衆衛生はマス(大衆)を対象にした予防を中心におく。ただし、マスを対象にした集団治療というのも公衆衛生では扱い、例えば、マラリアや腸管内寄生虫が流行している地域では、安価で副作用の少ない薬を多くの人々に投与して集団的に治療するほうが、予防や個人個人を検査した後に治療するよりも効果や効率が高いことがある。
緊急援助における公衆衛生の役割は、緊急事態における人間の健康に与える影響を少しでも軽減・予防していくこと、すなわち、一人でも多くの死亡を減らし、関連する外傷や疾病、精神的問題を予防・軽減し、慢性疾患(Chronic Disease)の悪化を少なくしていくことである。また、災害後に避難所などで流行する感染症を防ぐことも重要である。
緊急事態の管理サイクル(災害発生前から災害発生、緊急支援、復旧・復興、災害予防に到る一連のサイクル)全てにおいて、人的被害を軽減・予防すべき様々な活動がある。災害発生直後のPhase 0(超急性期)は、「一分早ければ一人助かる」といわれる時期で、SRM(Search, Rescue, Medical Response:捜索・救助・救命)、3Rs(Rapid Response, Rescue, Resuscitation迅速な対応・救助・蘇生)や3Ts(Triage, Transportation, Treatment:負傷者の治療優先順位づけ、交通手段確保、治療)などにより、初期の死亡率がかなり違ってくる。トリアージュ(Triage)とは、多数の死傷者が発生した場合、現場において処置治療の優先度を決めることである。これによって助けられる人命を優先して助けるのである。
次のPhase1(急性期)では、被災地に重要な水・食料・衛生などの最小限のサービス(Minimum Service)がどれだけ迅速に提供できるかが鍵である。特に、以前よりCPAD(Children, Pregnant, Aged, Disabled)といわれる人々は、緊急事態の早期から特別の配慮が必要である。さらに、基本サービス(Basic Service)として、麻疹などの予防接種や途上国の三大死亡原因である下痢、肺炎、マラリアの予防・治療、ビタミンA補給などを早期に提供していくことが重要である。特に、麻疹の予防接種率が低い被災地では、1例でも麻疹が発生すると、密集した避難所では瞬く間に流行し、栄養状態の悪いアフリカ地域では多くの死者を生むことがある。
これらの緊急援助も、援助団体によってはサービスの質が低く、満足できるレベルのものでないこともあった。そのサービスの質を向上させるため、緊急援助における基本的サービスの最低基準(Minimum Standards)やそれを測る指標、そしてガイドラインを設定しようと立ち上げられたのがSphere Projectである。例えば、避難民一人当たり、安全な水は7.5リットル以上確保し、住居から500メートル以内に水場を設け、水を得るための待ち時間は15分以内、20リットル容器に水を溜める時間は15分以内、トイレについては、少なくとも20人に一ヶ所設置し、男女別に分け、住居から50メートル以内に設置するなど、被災民の立場に立った基準を設けている。
Phase 2-3(亜急性期―慢性期)においては、ニーズに応じて、より広範なサービス(Extensive Service)が求められる。これにはコンドーム配布などの家族計画(Family Planning)やHIV/AIDSの予防・治療、また精神問題への対応や慢性疾患の管理などが含まれるが、Family PlanningやHIV/AIDSなど、場所と状況によってはBasic Serviceとして、より早期に対応が必要な場合もある。特に、紛争被災者の中には、レイプを受けた女性や子供が含まれ、被災民キャンプ内においても性的暴行・搾取が発生することがあり、HIV/AIDS対策は重要である。また、精神的問題についても、早期の介入がその後の精神障害を軽減するとの報告もある。慢性疾患の管理も重要である。津波後のスリランカではBasic Health Serviceはある程度提供されるも、多くの成人が災害前から患っていた糖尿病や高血圧などの慢性疾患が管理されないまま放置されており、病気が悪化している例が多く見られた。
また、復興期以降、災害前の平時においては、災害予防(Prevention)や軽減(Mitigation)のための準備(Preparedness)、立案(Planning)、そしてそれを実施するための能力開発(Capacity Building)や制度構築(Institutional building)を行ううえでも、公衆衛生の役割は重要となっている。
緊急事態においては、ニーズに応じて外部から迅速に現場に駆けつけ、適切な支援をすることは重要である。ここで、メディア報道が国際的に大きければ大きいほど、災害現場には多くの援助者・組織が駆けつける。しかし、ここで、時に実際に災害現場で起こっていることや現場が求めていることと、マスコミが報道することや外部者が抱くイメージや通念が大きくことなっていることがある。現場で実際に何が起こり、どのようなニーズが存在し、いかなる対応や支援が必要か。これらをきちんと把握せず多くの外部者が駆けつけたため、現場で混乱を招いたということも過去にはあった。
■4■ 自然災害
世界で最も多い自然災害(2004年)は洪水、次に風害、感染症流行、地震と続く。
まずは1998年にバングラデシュで発生した洪水災害について述べる。この国では毎年のように洪水が起こるが、1998年の洪水では国土の3分の2が浸水し、一部ではその水かさが地面から20m以上にも及んだ。もともと広大なデルタ地帯を抱え、国土の平均が海抜5メートルと低い中、ヒマラヤの雪解け水と熱帯モンスーン気候の大雨で洪水になりやすいのである。この洪水では、約3,000万人が被災し、100万人が家を失った。さらに被災者の間で下痢症と肺炎が流行し、特に下痢症は30万人に広がったといわれる。ダッカにはバングラデシュ国際下痢症センターと呼ばれる有名な研究所および病院があるが、病院内に収容しきれず、屋外にベッドを敷き詰めて治療する状態だった。コレラや赤痢なども一部でみられた。洪水で被災した家の空き巣も多発したため、家を守るために浸水した自分の家の中や屋根の上で寝泊りする人もいた。頻繁に水に浸かる生活をしたため肺炎になる人も多かった。密集した避難所でも呼吸器感染症は流行しやすい。水没していない土地に様々な動物が集まるため、人と動物との接触が高まり、毒蛇にかまれたり、ネズミとの接触で感染するレプトスピラ症などの病気に感染したりする人もみられた。
私は本災害で下痢症流行の原因・誘因を明らかにするため、避難所や被災地域を訪れ、質問調査や水の検査を行った。その結果、下痢症は貧しい家庭に多く、家庭内の貯蔵水が問題であることがわかった。洪水になって井戸が浸水し使えなくなったからといって、洪水の水をそのまま飲む人は少ない。また、洪水の水はヒマラヤの雪止め水や大量の雨により希釈されており、実は必ずしも多くの病原菌で汚染されているわけではない。したがって、下痢症も通常は洪水が起こってからすぐではなく、むしろ洪水の水が引いて水が濃縮される頃、衛生状態が悪く、被災者の体力も疲弊した頃から流行することが多い。そして、この地域では家庭内の水がめに水を溜めておき、それを飲料・料理などに使用するのだが、子供がトイレの後に手を洗わずに水がめの中に手をいれたり、空き缶などをひしゃくがわりに使うため汚い指が水の中に入ったりすることで、水瓶の水が汚染され、家庭内で下痢症が広がるようであった。したがって、この緊急の対策としては、水源を消毒するよりも水瓶中に直接塩素剤を入れて、飲む直前の水を処理することが重要である。
スマトラ沖地震とその後の津波災害においては、発生10日後にWHOが対策が遅れれば感染症によって15万人が死亡するとの緊急アピールを行った。当時、地震と津波による死亡者数が推計で15万人といわれていたので、それと同じ数が感染症によって死亡するというものであり、BBCやCNNなども感染症流行の恐れをこぞって報道していた。しかし、過去の経験からは、津波によって感染症が起こる根拠はない。例えば、200人以上の死者を出したハワイの津波、1,000人以上の死者を生んだマラリア流行地パプアニューギニアの津波でさえも、ともに津波後の感染症流行は報告されていない。私はスマトラ沖地震が発生した際、日本で唯一熱帯医学の研究所をもつ長崎大学に在籍していたので、そこの専門家、後に他大学にも呼びかけて津波発生後の感染症調査を行うことにした。被災地で流行の可能性のある感染症や問題を検討し、疫学、水系感染症(コレラ・赤痢など)、蚊媒介性疾患(マラリア・デング熱など)、呼吸器疾患、人獣共通感染症(ネズミの尿によって感染するレプトスピラや狂犬病など)の5班に分かれ、タイ、スリランカ、インドネシアに10回以上、延べ40人以上を派遣した。
当時、身元確認もできずに放置されている遺体から感染症が蔓延するといった報道もあったが、これは一般の避難民に対して可能性は低い。なぜなら、人間が死ねばそれに寄生して生きている病原菌も死んでしまい、たとえばHIVでは人間の死後、5日以上は生きられないからである。ただし、遺体処理を行う人は予防のため、ゴム手袋、マスク、ガウンなどを装着することは必要である。
津波による死亡者の調査を行ったところ、女性や子供、老人の死亡率が高かった。その理由は、場所によっては高さ20メートルもの津波が何度も襲い、巻き込まれた人の中には1時間以上椰子の木に捕まったり、何時間も海を漂流したりして助かった人もいる。このような状況下では体力があるものは助かり、体力のない子供や女性、老人は力尽きて生存できなかったわけである。
公衆衛生ではなく、臨床医学的に見ると様々な病気が確認された。生存者の中にも、津波に巻き込まれて汚い海水の中に浸り、土壌や海水の細菌が眼や鼻、傷口から体内に入り、通常では見られない感染症に感染した例がある。鼻を通じて副鼻腔に病原体(カビの一種)が入りって、目や鼻、その周辺の皮膚・組織・骨を破壊したムコール症に侵されたオーストラリア人(タイ南部で被災)もいた。また、汚れた口から肺に入り、数日間、咳の中に砂と泥が混じり、高熱を伴って肺炎で死亡する海水を飲み込み、咳の中に砂や泥がまじり、高熱を出して死亡した者もいる。「津波肺」と呼ばれる肺炎である。
スリランカの津波では地域によって井戸の大半が汚泥で使えなくなったところもある。被災民200人に一つのトイレしかなく、衛生状態が甚だしく悪い避難所もあった。病院・保健所などの医療施設も全壊した地域もある。これらの状況から、伝染病が流行るとWHOも予想したわけである。しかし、実際に我々が行った調査(スリランカ東部のアンパラ地区)では、99%の死亡者は最初の3日間で亡くなっているが、それ以降の死者はほとんどなく、10日目以降の3ヶ月間、死者は一人も出なかった。
結果的にWHOの予測とは全く異なる結果となった。それはなぜか。第一に、Harvesting Effectということが考えられる。災害によって死亡した(Harvesting:刈り取られた)人々は、主に子ども、老人、女性、それに病人などの脆弱な人々であり、逆に生存者はその中で生き残った強い集団で容易には死なない、という考えである。第二に、WHOのアピールやマスコミ報道によって世界中から多くの援助が届いたことは事実であり、一部の地域を除き、発災直後より行き渡った水や食糧、医療支援などのサービスにより死亡が抑えられたことも考えられる。第三の理由として、大きな打撃を受けたスリランカ、インドネシア、タイといった国は比較的衛生状態がよく、健康や衛生に関する知識・行動のレベルが良い。トイレの後には手を洗い、1日2、3回体を洗い、マラリア予防の蚊帳を使うなどの習慣がある地域も多い。スリランカは一人当たりGNPが低いのに子どもの死亡率が低く、健康状態がよい国で有名である。この背景には、女子教育の高さや衛生意識の高さ、基礎的医療サービスの普及などがある。第四に、感染症流行の危険性が高くなると予想されていたものが、実際にはそうでない、むしろ低くなったものさえあったという事実である。たとえば、津波による水溜りからマラリアやデング熱を媒介する蚊が増えるとの報道があったが、実際に我々の調査では、津波によって蚊やその幼虫であるボウフラも流されてしまっていなくなり、いた。さらに、水溜りは海水によって塩分濃度が高いため、通常、淡水で繁殖するマラリア蚊(ハマダラカ)が繁殖しなかった。津波によってマラリアのリスクはむしろ下がっていたのである。
津波被災者に対する援助には問題もあった。大々的な報道により世界中からボランティアが援助に駆けつけた。特に初期の段階では、援助経験豊かな組織・個人からそうでないものまで、様々な団体が計画も調整もなく避難所に押し寄せた場所もある。例えば、アクセスのよい避難所には1日5回以上の医療チームが巡回に来ることもあり、両手いっぱいの抗生物質を抱える患者がいる一方で、反政府武装組織(LTTE)が事実上治める地域では支援が不十分な避難所も少なくなかった。また、報道の熱も冷めてきた津波発生6ヶ月後ごろには、避難民には生活手段が未だない中、NGOの援助はなくなり、政府からの支援もほとんど届かないという地域もみられた。
Tornado(竜巻)災害について。1997年バングラデシュの北西では、たった20分間の竜巻で500人以上が死亡し、3万人以上が負傷し、3万軒以上の家屋が倒壊した。死亡が確認された以外に、数百人ほどがは行方不明であった。竜巻の中には、地上に接した部分で直径がわずか2-3メートルしかないものもあるが、時にその渦巻きの速さは時速200キロに達し、その破壊力と吸引力は、コンクリートも打ち砕き、牛や車も数キロ先まで上空に飛ばしてしまうほどである。国際緊急救助隊医療チームとして我々が治療を行った患者の97%以上がInjury(外傷)で、竜巻で飛ばされた物体に当たったり、自ら飛ばされて地面や木などに打ち付けられたりしていた。中でも、家の屋根や壁に使われているトタン板は飛ばされて凶器となり、被災者の手足・頭・背中を切り裂いていた。詳細な調査を行ったところ、死亡者は50歳以上の高齢者に多いことが分かった。竜巻に巻き込まれたとき、地面に近いほど物体に当たる確率が低くなるため、背が低くまた親がかばおうとする子供は死亡率が低く、一方、高齢者は受傷した場合、出血に弱く、他人の保護やケアも少ないため、死亡率が高くなったのではないかと推測した。
アメリカでは毎年、800-1000もの竜巻が発生するといわれる。ただし、死者がでるのは、そのわずか3%程度である。Texasなど竜巻危険地域の住民に対するガイドラインがあるが、それによるとキャンピングカーに住んでいる人はそこを離れる、車に乗って逃げようとしない、家の中では1階、あれば地下の方が安全で、できるだけ窓ガラスのない部屋に避難するか、窓ガラスから離れる、屋外にいて避難できる場所がない場合は側溝など地面近くで体を隠し固定できる場所でじっとしている、などの具体的なアドバイスが示されている。バングラデシュの貧しい農村では、平時には貯蔵に使える穴を家屋内に掘っておき、竜巻の際、そこに身を隠すだけでも、死亡・受傷率が下がるであろう。途上国でも実現可能な予防策や緩和策をエビデンス(根拠)に基づいて作成することも公衆衛生の重要な役割だと思う。
阪神淡路大震災では発生2日後にボランティアとして現場に入った。医療救援のつもりが、当初、避難所には多くの犠牲者の遺体が運び込まれていたため、まずはその検死と死亡診断書を書くことからはじめた。その後、日本各地から集まる個人およびNGO、延べ600人の医療関係者のコーディネートを行い、西宮市、灘区、東灘区など20箇所以上で巡回診療を行い、数箇所の避難所で医療救護室を開いた。その時、冬の寒い期間、被災者と同じ生活をしながら、昼夜問わず精神的にハイになった状態で働き続けたために、Burn-out Syndrome(燃え尽き症候群)を起したボランティアもいた。医療従事者であっても、救援者としてのメンタルヘルスの重要性を再確認させるものだった。
アフガニスタンは、米軍介入以前、タリバン政権下で流出した難民の生活はひどいものであった。特に、イラン国境には10年以上も難民として生活している人々がいながら、援助が十分に届かず、汚い川の水を飲んで生活している人もいた。慢性的緊急事態とも呼べる。マスコミもほとんど報道せず、見過ごされ、見放された人々が世界には多くいるのである。
イラクには国連ビル爆破の1ヶ月前に日本政府調査団で訪れた。以前、イラクは心臓手術、癌治療なども自国でできるほど医療レベルは高かったにも関わらず、イラン・イラク戦争、経済制裁、そして今回の米軍の介入、内紛によって医療施設は廃墟と化し、水・衛生を含む社会インフラが十分に機能しなくなった。その結果、感染症は流行し、子ども・妊産婦の死亡率もアフリカ並みに高くなっていた。
内戦で無政府状態となったソマリアにおいては、病院を狙って迫撃砲が撃たれ、赤十字であろうが他の援助団体であろうがその車や援助物資が狙われる状況だった。このような状況下では、文民(Civilian)による介入には限度がある。かといって、軍事的介入もその方法によっては事態を悪化させることを歴史は語っている。
ルワンダについて、100万人とも言われる虐殺の後、数百万人が難民となって周辺国に逃れていった。ザイールにある難民キャンプでは地盤が固く井戸もトイレも掘れず、安全な水と衛生の確保、そして保健医療などの援助が遅れた。その結果、3ヶ月で50万人ものコレラや赤痢患者が発生し8万人が死亡したといわれている。難民キャンプ近くにある糞尿で汚染されたキブ湖の水を難民たちが直接飲んでいたことが原因だったようである。

■5■ 自然災害
近年、環境災害(Environmental Disaster)と呼ばれるものも発生している。世界で4番目に大きかったアラル海を例に挙げる。ソ連邦崩壊直後に独立した中央アジアの国々は、ある意味でアフリカよりひどい状況のところもあった。国として独立できるような社会・経済基盤・機構が無い国、地域もあったためである。カザフスタンの旧首都アルマティから電車で30時間もあるアラル海周辺地域では、安全な水も手にはいらなかった。ミネラルウォーターと思って買ったボトルは、川の水を入れただけのものだったらしく、私を含め、調査に加わった4名(うちカザフ人2名)が全員下痢(赤痢を含む)になった。社会主義の全盛期、ソ連はアラル海に注ぐアムダリア河とシルダリア河と呼ばれる2つの大河の水を灌漑用水に使い、綿花や小麦の栽培を行った。そこでは、現在では世界的に使用禁止となった農薬が大量に使われていた。ステップ気候で暑く降雨量の少ない土地に大量の水が取水されたため、アラル海に注ぐ水量は極端に減り、アラル海の湖面面積は1980年代には3分の1にまで縮小してしまった。旧ソ連の生物兵器実験施設があったといわれる、アラル海の中にある島(ボズロジェーニェ島)も、今は陸続きになってしまった。鼠などの小動物が病原菌を大陸に運んでくるのではないかと恐れられている。アラル海の水は濃縮し、塩分濃度が海よりも高く、かつて住んでいた淡水魚はすべて死滅した。漁業で生計を立てていた人々は職を失い、周辺住民の重要なタンパク源が失われた。干上がったアラル海の湖底、さらに灌漑地域では塩が土壌に浮き出て、あたり一面が真っ白となる塩害に見舞われた、農業に大打撃を与えた。周辺住民に癌や感染症で死亡するものが増加してきたとの報告書が出てきて、我々も現地で調査を行った。実際に、アラル海近傍に住む子どもには肺炎や栄養障害が多いなどの結果がでた。農薬に使われた有機リン系物質がこの地域に多い砂嵐で運ばれ、子どもの呼吸器を侵している可能性もあった。
インドネシア森林火災について。スマトラ島やカリマンタン(ボルネオ)島では、もともと焼畑農業が盛んであったが、1980年代熱帯雨林の伐採が進み、アブラヤシやゴムのプランテーションが増加した。それに伴い、この開墾や生産性の下がった木の伐採処理のため大規模な焼き畑を大農場や外資系企業が行ってきた。しかし、1997年のエルニーニョ現象では、通常9月までには降り始めた大量の雨が降らず、これらの焼畑や自然発火による火が消えず、周辺地域を巻き込んで広範囲で森林火災が発生した。これによって生じた煙(ヘイズ)はインドネシアのみならず、シンガポール・タイ・フィリピンにまで達し、視界不良による飛行機墜落、タンカー事故などで死傷者が出た。また、この煙を吸った人々に呼吸器障害などの健康被害が報告された。国際緊急救助隊として現地に派遣されたが、ヘイズによる健康影響に関する調査は世界でほとんどなされておらず、我々の調査では大気汚染の調査から住民の健康調査までを行った。その結果、山火事により一酸化炭素と浮遊粒子状物質(SPM:Suspended Particulate Matters)と呼ばれる物質が大気汚染指数で危険域に達するほど高濃度を示し、発がん性物質もこのSPMから大量に検出された。
テロ事件について。ペルーの大使公邸事件において人質の健康栄養管理、解放または突入時の緊急対応計画作り、実際の突入後の人質の診察にかかわったことがある。強行突入の前後1ヶ月、現地の対策本部で医療班として勤務したが、127日間人質として監禁され、強行突入の爆破・銃撃戦を体験した人質の体験はたいへんなものである。解放後、最初の1週間は眠れないほどの興奮状態であったが、その後、抑うつ状態になり、不安定な日々をすごした人もいた。マスコミではよくPTSDという言葉を使うが、これにはきちんとした診断基準があり、すべての人がこの状態に陥るわけではない。精神的に大きな打撃を受ければ、誰もがなんらかの反応(Reaction)を起す。しかし、人間は強いもので、その傷を癒して、どうにか通常の生活ができるように回復していく。しかし、その中で十分に回復せず、生活に支障がおきるほどの障害(Disorder)が残ることがある。阪神大震災で救援活動に参加したときも、被災者は身体のみならず大きな精神的打撃を受けているが、そこから立ち直っていく人間の強い精神力と治癒力を感じた。もちろん、十分に治癒・回復せずPTSDになった人もいる。早期の対応・対策が重要である。
新興感染症(Emerging Disease)について。未知の感染症が突然現れて、人間に襲いかかる。エボラ出血熱、最近ではSARSや新型インフルエンザといったものがこれで、新興感染症という。近年、2年に1つのペースで出現している。これも人間にとっては重要なDisasterでありEmergencyと呼べるだろう。ある視点からマスメディアの責任を問う声がある。どれほどの脅威(感染率や致死率)があるのかもわからず、効果的な薬もワクチンもない状況では、まだ見ぬ敵、見えざる敵と戦うことになるので、報道が過剰になるのはある意味で仕方がないことかもしれない。しかし、結果的には、例えばSARSの場合、約8,000人発生した感染者のうち死者は800人足らず、7%の致死率であった。これは、例えば1997年一年間に日本でインフルエンザに感染した人が約500,000、うち死者は約50,000で、致死率は10%。この数字と比較してみるとどうだろうか。蓋を開けてみると、SARSの世界全体の死亡者は日本でインフルエンザで死亡する1年間の死者数の100分の1ほどで、致命率も低かった。もちろん、適切な措置が効を奏して最小限の被害で食い止めたとの見方もある。しかし、あまりに過激な報道であったため、台湾ではSARSに罹ったと勘違いして自殺した人がいるほどである。津波報道も含めて、災害におけるマスコミ報道の役割と責任を見直す必要があると感じる。
以上、緊急援助における公衆衛生の役割を述べた。その役割は単なる緊急対応に留まらず、急性期から回復・復興期にわたる現場や被災者の状況およびニーズの変化を正しく評価し、必要な対策を検討していくこと、平時における災害の予防・緩和・対応を計画してことなど幅広い。これらを効率的・効果的に行うには、被災国、国連、ドナー、市民団体、研究機関などの協力体制が必要であり、私も現在、国連の立場から研究機関やNGOなどとの連携を促進していきたいと考えている。
■6■ 最後に一言
緊急援助における日本の状況を話す時間がなかったので一言。日本には、NGO、政府、経済界(経団連・民間企業など)が連携して緊急援助を推進・支援するジャパンプラットフォームがあるが、最近の活躍には目覚しいものがある。また、国際緊急援助隊、その他のNGOの活動も、以前に比べ迅速かつ質が向上していると感じる。今後もこれら日本の緊急援助におけるNGO、ODAの活躍に期待したい。その活性化のためにも、こうして海外で学び、経験してきた人が日本で活躍し、またそういった人が国際社会に飛び出せるような人材の流動性があるとよいと思う。私自身も国際社会での経験や知識を日本社会に還元したいと思っている。

質疑応答
■Q■ コーディネーションについて、大規模災害では、現場での援助者・組織などの協調・協力体制が重要で、例えば災害直後の現場では被災者のTriageの指揮の難しさなどがあると思うが、どのような取り組みが行われているのか。理想的なコーディネーションとはどのようなものか。
■A■ 国連、政府機関およびNGOを含め、UNOCHAが災害における最も中心的な調整機関である。OCHAでは、国際レベルのみならず、現場での協力・連携を推進するための様々な努力を行っている。情報の一元化・迅速化という意味ではReliefWebが大活躍しており、コーディネーションの促進にも一役かっている。ただし、インド洋津波の状況をみると、広域災害においてこのコーディネーションは容易ではない。国際空港や被災地の複数箇所にレセプションデスクや調整窓口を設けるなどまだまだ工夫が必要である。
現在、緊急援助における調整という意味で最もホットなものとして、クラスターアプローチがある。これは、保健、栄養、シェルター、水・衛生など10前後の必要な課題別に共同体(クラスター)を作り、国連・NGOなど援助団体・組織がそこに所属し、調整役(クラスターリード)の下に、共同体ごとに様々な調整メカニズムやガイドラインを作っていく。ちなみに、保健クラスターはWHO、栄養クラスター、教育クラスター、水・衛生クラスターはUNICEFが調整役を担っている。
■Q■ 鳥インフルエンザについて、人から人への感染が確認され、感染の勃発(Outbreak)があった場合、何がポイントになるのか。
■A■ 鳥インフルエンザがヒトからヒトに感染する新型インフルエンザに変異した時が問題である。それがどれほどの感染性・致死性を持つのかは未知数である。ただ、過去のインフルエンザの世界的流行から、新型インフルエンザ出現の可能性、その高い感染性・致死性も否定できないため、今、世界中で予防および緩和計画が練られている。様々なステージ、シナリオが想定されているが、現時点では新型インフルエンザが確認された場合、それをいち早く封じ込める(Containment)作戦が最も重要視されている。それはタミフルを用いた感染・重症化・死亡の予防、必要に応じた隔離、その他、様々な拡大予防の対策を含む。封じ込めが困難で流行が拡大する可能性もある。1918年に流行して、世界で約6億人、4,000万人以上の死者をだしたといわれるスペイン風邪の時代に比べると、医療レベルも衛生状況、栄養状態もよくなっているので、死亡率はそこまで高くはならないだろうと個人的には思う。それでも、その被害を最低限に抑えるためには様々な努力が必要だろう。一度、新型株が出現すれば、それを使ってワクチンを開発することも技術的には可能と考えられている。その工程に6-9ヶ月かかるといわれているので、それを少しでも早くすることが重要だろう。WHOを中心として、今、様々な対策が検討されている。国連においても、新型インフルエンザ自体への対策以外に、これが流行した場合に各国におけるそれぞれの機関の活動をどうするか、スタッフをどのように守るかなどのシミュレーションもなされている。
■Q■ 医者、研究者、NGO職員、政府職員、そして国連職員として様々な立場から公衆衛生に携わって来られたと思うが、國井さん個人としてどの立場でどのような働き方がご自分に合っていると思うか。
■A■ どうせ同じ時間と努力を要するなら、出来るだけニーズの高いところで、多くの人々を助けられる仕事をしたいと思う。患者さんと直接接する医者としての仕事は自分自身とても好きだったが、何十万人、何百万人という患者を救うことはできない。外務省でのODA政策に関わったときは、それを通じて 多くの人々を助けられると感じてその重要性を感じていた。ただ、性格的に現場に向いているので、現場、もしくはそれに近いところにいながら、しかもMassを助けられる仕事をしたい。その意味では今は国連機関、特に、現場にこだわりつづけるユニセフが自分にはあっているように思う。
議事録担当:山口
写真:谷・田瀬


